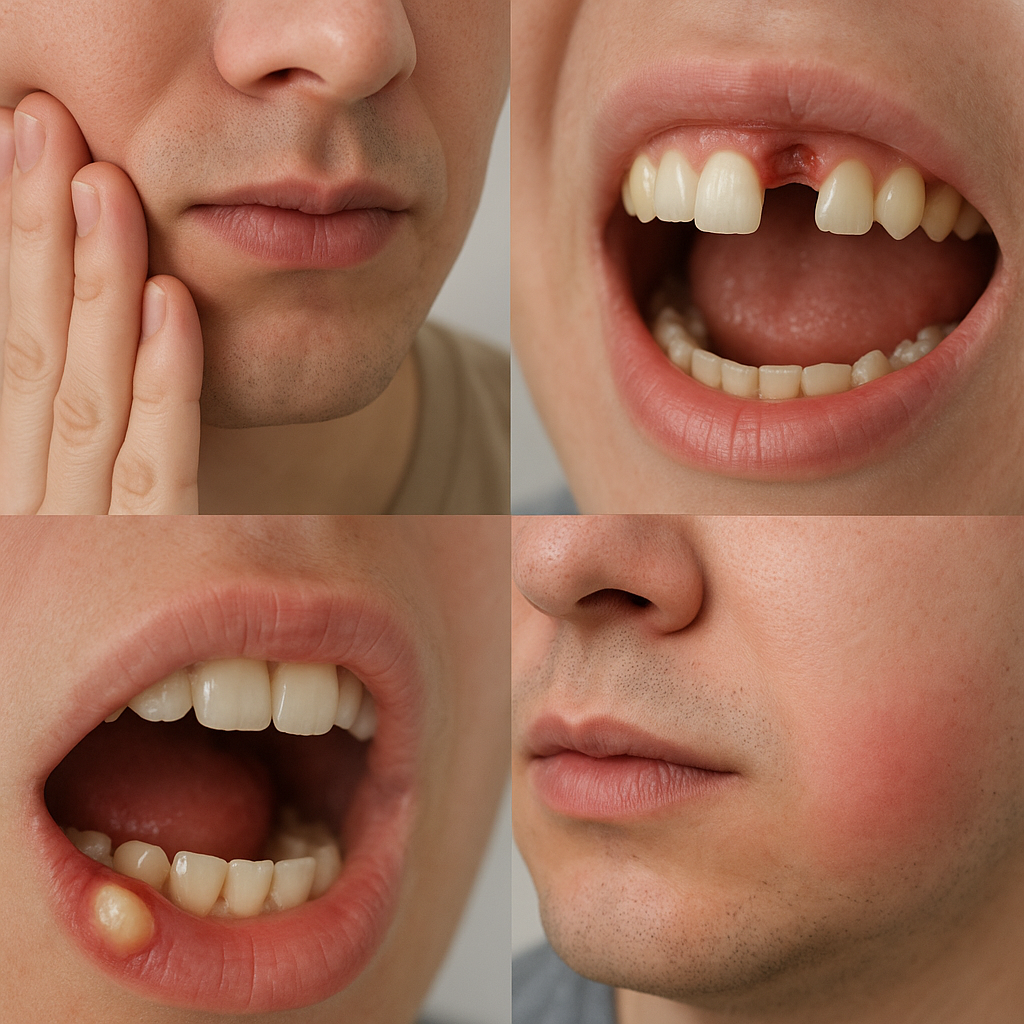
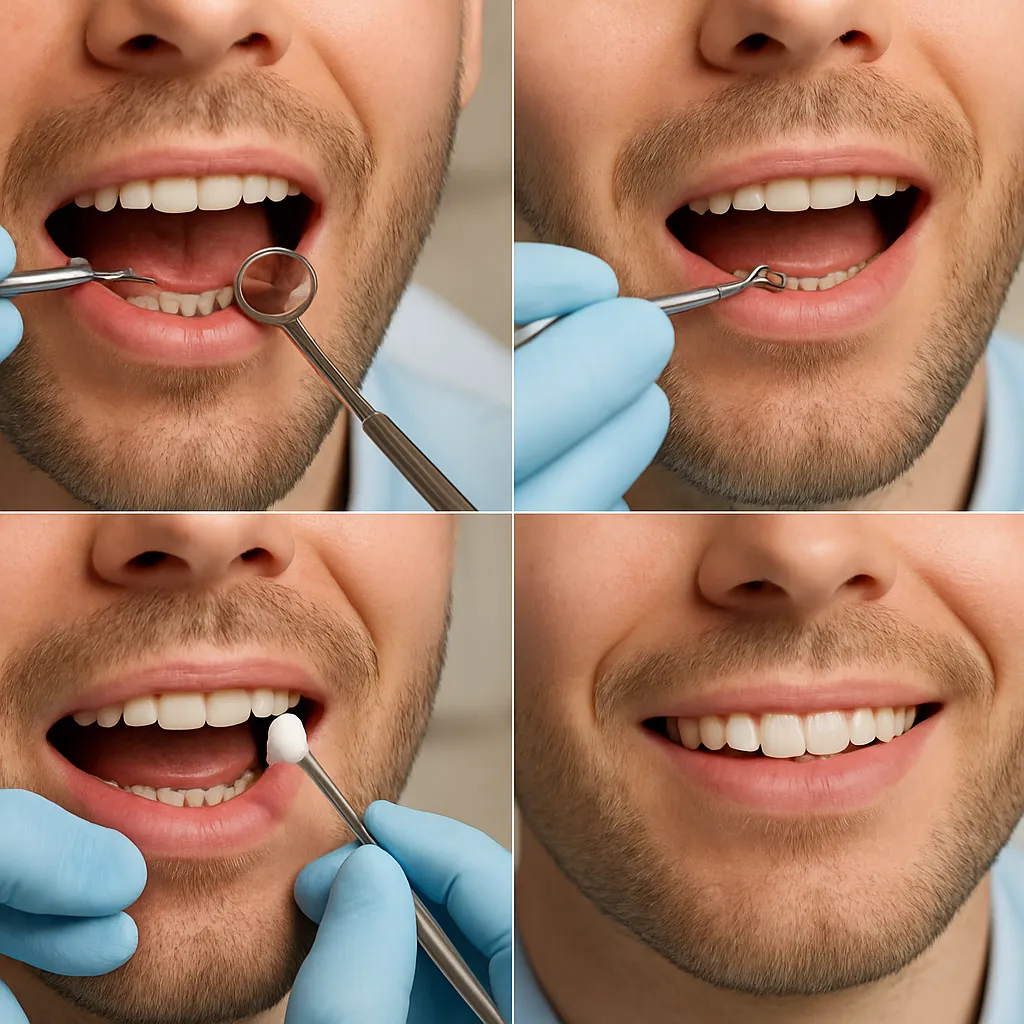
Ekstrakcja zęba to jedna z najczęściej wykonywanych procedur w gabinecie stomatologicznym. Choć wydaje się rutynowym zabiegiem, może skutkować różnorodnymi powikłaniami, które wpływają na komfort pacjenta oraz czas rekonwalescencji. Znajomość najczęstszych problemów pozwala na szybsze rozpoznanie i skuteczniejsze leczenie, a także jest kluczowa dla zapobiegania rozwojowi bardziej zaawansowanych schorzeń.
Mechanizmy powstawania powikłań po ekstrakcji
Podstawą zrozumienia powikłań jest znajomość anatomi jamy ustnej oraz procesów fizjologicznych zachodzących po usunięciu zęba. W miejscu ekstrakcji powstaje rana, której gojenie przebiega w kilku etapach:
- faza hemostatyczna – zamknięcie naczyń krwionośnych i tworzenie skrzepu,
- faza zapalna – napływ neutrofili i makrofagów, oczyszczanie rany,
- faza proliferacyjna – wzrost nowych naczyń i fibroblastów,
- faza przebudowy – modelowanie tkanki kostnej i blizny.
Każdy z powyższych etapów może zostać zakłócony przez czynniki miejscowe lub ogólnoustrojowe. Czynniki miejscowe to m.in. patogeny bakteryjne, nieodpowiednia aseptyka, uraz tkanek oraz niewłaściwy kształt zębodołu po zabiegu. Z kolei czynniki ogólnoustrojowe obejmują zaburzenia krzepnięcia, choroby autoimmunologiczne, cukrzycę czy przyjmowanie leków wpływających na metabolizm kości i procesy zapalne.
Zakażenia i suchy zębodół
Zakażenie to jedno z najczęstszych powikłań. Bakterie przedostają się do rany, nasilając procesy zapalne i opóźniając gojenie. Objawy infekcji to:
- silny, pulsujący ból,
- obrzęk i zaczerwienienie dziąsła,
- wydzielina ropna o nieprzyjemnym zapachu,
- podwyższona temperatura ciała.
W leczeniu konieczna bywa antybiotykoterapia oraz płukanie zębodola roztworami chlorheksydyny lub świetlną terapią fotodynamiczną. Istotne jest zidentyfikowanie czynnika sprawczego i w razie potrzeby modyfikacja techniki zabiegowej.
Suchy zębodół (alveolitis sicca) występuje, gdy skrzep krwi zostaje wypłukany lub nie powstaje prawidłowo. Zębodół jest wtedy odsłonięty, co skutkuje intensywnym bólem promieniującym do sąsiednich struktur. Często występuje 2–5 dni po zabiegu. Czynniki ryzyka:
- palenie tytoniu,
- brak higieny jamy ustnej,
- zbyt pochopne płukanie ust,
- trudne usunięcie zęba (np. ósemki),
- terapia lekami przeciwkrzepliwymi.
Leczenie polega na wyczyszczeniu zębodola, aplikacji środków o działaniu przeciwbólowym i przeciwzapalnym w postaci opatrunków: past z eugenolem, żeli z lidokainą czy preparatów z enzymami proteolitycznymi, które przyspieszają cytolizę martwych tkanek i przyczyniają się do regeneracji.
Zaburzenia krwawienia i inne komplikacje naczyniowe
Nieprawidłowa hemostaza może prowadzić do przedłużonego krwawienia po zabiegu. U pacjentów z chorobami krwi lub przyjmujących leki antyagregacyjne lub antykoagulacyjne ryzyko jest wyższe. Objawy to utrzymujące się krwawienie nawet kilka godzin po ekstrakcji oraz obfite sączenie krwi. Aby ograniczyć straty, lekarz może zastosować:
- tampony z gazy zwilżone w roztworze adrenaliny,
- opatrunki hemostatyczne (oxidatum celuloza, gąbka kolagenowa),
- szwy wspomagające zbliżenie brzegu dziąsła,
- doraźną koagulację termiczną lub laserową.
Innym rzadziej spotykanym powikłaniem jest tworzenie krwiaka poza zębodół, co objawia się bolesnym zgrubieniem w obrębie dziąsła i może wymagać nacięcia oraz odbarczenia krwiaka.
Uszkodzenia sąsiednich struktur i odległe powikłania
Podczas usuwania zębów mogą ucierpieć sąsiadujące tkanki. Do najpoważniejszych zdarzeń należą:
- uszkodzenie korzeni zębów sąsiednich,
- przebicie śluzówki zatoki szczękowej podczas ekstrakcji górnych zębów bocznych,
- uszkodzenie nerwu zębodołowego dolnego przy usuwaniu ósemek, co może powodować parestezje języka, wargi lub brody,
- powstanie przetok ustno-nosowych lub ustno-zatokowych.
Niekiedy konieczne jest skierowanie pacjenta na konsultację chirurgiczną lub szczękowo-twarzową oraz zastosowanie dodatkowych zabiegów, takich jak zamknięcie ubytku śluzówkowo-kostnego czy mikroskopowa rewizja rany.
Postępowanie profilaktyczne i leczenie powikłań
Skuteczna profilaktyka obejmuje zarówno przygotowanie pacjenta, jak i właściwą technikę ekstrakcji. Do kluczowych działań należy zaliczyć:
- pełny wywiad medyczny, ocena leków przeciwkrzepliwych,
- instruktaż higieny jamy ustnej przed i po zabiegu,
- właściwa aseptyka i antyseptyka pola operacyjnego,
- minimalizacja urazu tkanek miękkich i kostnych,
- stosowanie technik oszczędzających, np. resekcji korzeni pod kontrolą ultradźwięków,
- dobór leków przeciwbólowych i przeciwzapalnych,
- ewentualna profilaktyczna antybiotykoterapia u pacjentów z obniżoną odpornością.
W razie wystąpienia powikłań kluczowe jest wczesne rozpoznanie. Regularne wizyty kontrolne pozwalają na ocenę procesu gojenia i szybkie wdrożenie leczenia wspomagającego, takiego jak płukanie jamy ustnej solą fizjologiczną, zabiegi z użyciem ultradźwięków czy laseroterapii. Współpraca pacjenta i lekarza zwiększa szansę na pełny powrót do zdrowia w możliwie najkrótszym czasie.